女性泌尿器科
女性泌尿器科とは
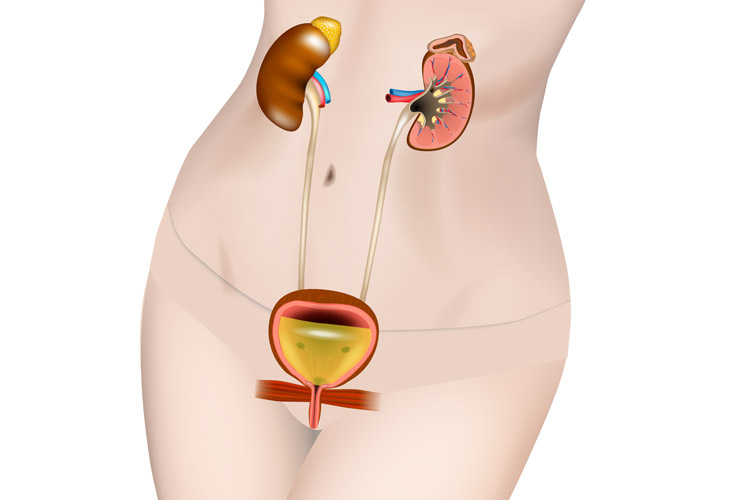
女性は男性と比べ、構造的に尿道が短いこともあって、膀胱炎などが起こりやすいです。
また加齢や出産を経るなどして、膀胱や子宮、直腸などを支える骨盤底筋群が脆弱化すると、膣から子宮や膀胱が出てくる骨盤臓器脱が起きてきます。その結果、尿漏れや頻尿などの症状が起きたり、逆に尿が出にくくなったりします。
また、閉経に伴う女性ホルモンの低下は、大陰唇/小陰唇、陰核、膣口/膣、尿道、膀胱の血流低下、萎縮を引き起こします。
このような閉経に関連した尿路および生殖器の様々な症状を示す疾患を、閉経関連泌尿生殖器症候群(GSM)といいます。
デリケートゾーンに症状が起きるので、なかなか言い出しにくいこともあるかもしれませんが、我慢をしていると症状を悪化させるだけなので、気になることがあれば「ご相談」という形でもかまいませんので、お気軽にご受診ください。
このような症状はご相談ください
- 膣から何か出ている気がする、触れる
- 重いものを持ったり笑ったりすると尿が漏れる
- 急に尿意が生じ、我慢できない、水の音を聞くとトイレに行きたくなる
- 膀胱に尿が溜まると痛みが生じ、排尿をすると楽になる
- 膀胱炎がなかなか治らない、繰り返してしまう
- デリケートゾーンの違和感
骨盤臓器脱
主に出産や加齢、肥満や便秘などが原因で、子宮、膀胱、直腸などを支える骨盤底の筋膜や靱帯が緩んでしまうと、これら臓器が正常とされる位置よりも下がるようになり、ひどくなると骨盤外へ臓器が脱出してしまいます。なお子宮が膣口から脱出していると子宮脱、膀胱が脱出していれば膀胱瘤と呼ばれることもあります。
主な症状ですが、軽度な場合は自覚症状が出にくいです。ある程度、進行するようになると下腹部や外陰部の違和感、尿意切迫感、頻尿、性器の下垂感、尿失禁などがみられるようになります。
検査に関しては、特別なことをしなくても視診と内診を行うことで確定診断はつけられます。
軽度であれば骨盤底筋を鍛えるトレーニング(骨盤底筋体操)で改善することもあります。
また保存療法としては、ペッサリーと呼ばれるリング状のシリコン素材の器具を膣内に挿入することで、臓器が落ち込まないようにしていく方法もあります。ただこの場合は、ある一定の間隔でペッサリーを交換しないと膣粘膜に炎症が起きることがあります。
上記の保存療法では改善しない場合は手術療法となります。
腹圧性尿失禁
腹部に力が入るような状況(咳、くしゃみ、重い荷物を持ち上げる、大声で笑う 等)の際、膀胱内の圧が尿道を閉鎖する圧を上回ってしまうことで失禁してしまう状態を腹圧性尿失禁と言います。
原因としては、出産や加齢がきっかけの骨盤底筋の衰え、骨盤内の臓器(子宮 等)の手術、肥満、神経障害から引き起こされた尿道括約筋の機能低下などが挙げられます。同疾患の患者さんの8割以上が女性で、なかでも中高年世代や多産婦の方によく見受けられます。
診断をつけるための検査としては、尿検査(膀胱炎など病気の有無の確認)や腹部超音波検査(膀胱等の様子をみる)、パッド検査(パッドを着けて運動をして尿漏れの量を調べる)、排尿日誌を付けるなどしていきます。
治療に関しては、保存療法と手術療法があります。
軽度の場合は、骨盤底筋の収縮と弛緩を繰り返すことで同筋を鍛えていく骨盤底筋体操を行っていただきますが、効果がみられるまで3ヵ月程度はかかるとされているので、併行して薬物療法も行っていきます。
上記の保存療法では改善が難しい、症状が重いという場合は手術療法となります。
過活動膀胱
膀胱に尿が十分溜まっているわけでもないのに神経の異常などによって、膀胱が刺激を受けてしまい、突然の尿意切迫感や切迫性尿失禁、頻尿や夜間頻尿などの症状がみられている状態(畜尿障害)を過活動膀胱と言います。日本では、40歳以上の男女12%程度の方が発症しているとされ、その半数程度の方に切迫性尿失禁が現れていると言われています。
発症原因に関しては、何かしらの中枢障害や脊髄障害による神経因性のケースもあれば、非神経因性のケースとして、女性の場合は、骨盤底筋群の脆弱化による骨盤内臓器脱、更年期になると閉経などによる女性ホルモン不足から膀胱が過敏となって収縮しやすくなるということがあります。男性であれば、前立腺肥大症をきっかけに尿が出にくくなったことによる膀胱の過敏反応などが挙げられます。
過活動膀胱が疑われる場合、まず過活動膀胱症状質問票(OABSS)などを用いて、頻尿などに関する自覚症状を確認していきます。そのうえで、腹部超音波検査で尿路(腎臓、尿管、膀胱)の状態を調べるほか、残尿測定(排尿後にどれだけ膀胱内に尿が溜まっているかを確認する)をしていくほか、尿検査によって何らかの病気を発症していないかなどを確認していきます。
検査の結果、膀胱に炎症、結石、腫瘍がみられないという場合は、過活動膀胱の治療として、行動療法や薬物療法を行っていきます。副作用のため薬剤が使用できない場合や難治性の場合は、膀胱鏡を使用しボツリヌス毒素を膀胱壁に注入するボツリヌス療法が2020年から保険適応となりました。
間質性膀胱炎/膀胱痛症候群
膀胱に関連する慢性の骨盤痛・圧迫感または不快感があり、尿意亢進や頻尿などの下部尿路症状を伴うものを指します。その中でも膀胱内にハンナ病変と呼ばれる所見を認めるものを間質性膀胱炎(ハンナ型間質性膀胱炎)といいます。
診断をつけるための検査では、がんや結石といった病気でないことを確認する尿検査や尿細菌培養検査、腹部超音波検査などを行うほか、排尿日誌もつけていきます。また尿道から膀胱内視鏡を挿入し、膀胱内部の様子を確認してハンナ病変の有無を確認します。
治療は食事療法(カフェインやアルコール、香辛料などを控える 等)や薬物療法(鎮痛剤、抗うつ薬、抗アレルギー薬 、膀胱内への薬剤注入療法)、手術療法などがあり個々の症状にあわせて選択されます。
膀胱炎
尿路感染症(尿道炎、前立腺炎 等)のひとつで、主に膀胱で発生した細菌感染症になります。
原因となる細菌は、ひとつとは限りませんが大半は大腸菌です。尿道から膀胱の距離が構造的に短い女性に発症しやすく、尿道から逆流する形で膀胱に細菌が侵入し、感染するようになります。とくに免疫力が低下している、侵入した細菌の量が多いという際に罹りやすいです。
主な症状は、頻尿、排尿時痛、尿混濁、残尿、下腹部痛などです。発熱がみられる場合は、感染が腎臓に達し(上行感染)、腎盂腎炎を発症している可能性もあります。
症状から膀胱炎が疑われると尿検査を行います。その際に尿中に細菌や膿尿が確認されると膀胱炎と診断されます。
治療は、細菌感染が原因の場合は抗菌薬による薬物療法になります。このほか水分を多く摂取して、病原体を尿と一緒に排泄していくようにもしていきます。また細菌が原因でない場合、例えば薬剤の可能性があれば使用を中止する、カテーテル関連が疑われる場合はカテーテルを取り除いたり新しいものに交換したりします。
繰り返す膀胱炎に関しては漢方薬治療も行います。
閉経関連泌尿生殖器症候群(GSM)
閉経に伴う女性ホルモンの低下は、大陰唇/小陰唇、陰核、膣口/膣、尿道、膀胱の血流低下、萎縮を引き起こし、その結果、性器症状、性交関連症状、下部尿路症状が生じます。
GSMの認知度がまだ低いため、GSMを有する女性の治療に至っていないケースが多いとされています。
診断には炎症、感染、腫瘍などがないかを確認し、自覚症状、身体所見、臨床検査により総合的に判断します。
治療としては潤滑剤や保湿剤を使用したり、局所にレーザー(自費)を照射したり、女性ホルモンの局所投与や全身投与、男性ホルモンの全身投与や局所投与など状態にあわせて行われます。
保険適用外の治療
インティマレーザー
当院ではフォトナ社のインティマレーザーを導入しております。
インティマレーザーは、レーザーを膣・外陰部、尿道などに照射し、骨盤底筋を刺激し、膣全体が引き締まり尿もれを抑えます。
自費診療となりますが、膣の乾燥やゆるみ・骨盤内臓器脱・尿失禁などでお悩みの方はぜひ一度受診し、ご相談ください。